NỘI SOI MỀM TRONG CHỮA SỎI THẬN
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (740.62 KB, 184 trang )
BỘ GIÁO DỤC VÀ ĐÀO TẠO
BỘ Y TẾ
ĐẠI HỌC Y DƢỢC THÀNH PHỐ HỒ CHÍ MINH
xxx
PHAN TRƢỜNG BẢO
ĐÁNH GIÁ VAI TRÒ NỘI SOI MỀM
TRONG ĐIỀU TRỊ SỎI THẬN
Chuyên ngành: Ngoại thận và tiết niệu
Mã số: 62720126
LUẬN ÁN TIẾN SĨ Y HỌC
Ngƣời hƣớng dẫn khoa học:
1. TS.BS. VŨ HỒNG THỊNH
2. PGS.TS. ĐÀM VĂN CƢƠNG
TP. Hồ Chí Minh – Năm 2016
LỜI CAM ĐOAN
Tôi xin cam đoan đây là công trình nghiên cứu của riêng tôi,
những số liệu công bố trong luận án là trung thực và chƣa từng đƣợc
công bố trong bất kỳ công trình nghiên cứu nào khác.
Tác giả
PHAN TRƢỜNG BẢO
MỤC LỤC
Trang
Trang phụ bìa
Lời cam đoan
Mục lục
Danh mục chữ viết tắt
Danh mục các bảng, biểu đồ, hình
MỞ ĐẦU ................................................................................................................... 1
Chƣơng 1: TỔNG QUAN TÀI LIỆU ..................................................................... 4
1.1. Sơ lƣợc lịch sử phƣơng pháp nội soi mềm ngƣợc chiều niệu quản-thận điều trị
sỏi đƣờng tiết niệu trên ........................................................................................ 4
1.2. Đặc điểm giải phẫu học đƣờng tiết niệu trên liên quan nội soi ngƣợc chiều ...... 8
1.3. Chẩn đoán sỏi thận ............................................................................................ 14
1.4. Điều trị ngoại khoa sỏi thận .............................................................................. 17
1.5. Chỉ định và chống chỉ định của nội soi mềm lấy sỏi trong thận ....................... 23
1.6. Nội soi mềm ngƣợc chiều niệu quản-thận điều trị sỏi thận .............................. 23
1.7. Các yếu tố kỹ thuật ảnh hƣởng kết quả nội soi mềm lấy sỏi trong thận ........... 29
Chƣơng 2: ĐỐI TƢỢNG VÀ PHƢƠNG PHÁP NGHIÊN CỨU ..................... 38
2.1. Đối tƣợng nghiên cứu........................................................................................ 38
2.2. Phƣơng pháp nghiên cứu ................................................................................... 39
2.3. Xử lý số liệu thống kê ....................................................................................... 50
2.4. Đạo đức trong nghiên cứu ................................................................................. 50
Chƣơng 3: KẾT QUẢ ............................................................................................ 51
3.1. Hành chánh ........................................................................................................ 51
3.2. Chẩn đoán hình ảnh ........................................................................................... 51
3.3. Sinh hóa máu ..................................................................................................... 52
3.4. Tiền căn ............................................................................................................. 53
3.5. Liên quan đến sỏi thận ...................................................................................... 56
3.6. Góc bể thận- đài thận dƣới ................................................................................ 59
3.7. Độ sạch sỏi ........................................................................................................ 61
3.8. Liên quan chỉ số khối cơ thể và kết quả nội soi mềm ....................................... 70
3.9. Đặt thông jj niệu quản trƣớc mổ nội soi mềm .................................................. 71
3.10. Đặt ống đỡ máy soi mềm (Ureteral Access Sheath) ....................................... 72
3.11. Thời gian mổ ................................................................................................... 73
3.12. Tai biến- biến chứng ....................................................................................... 79
3.13. Theo dõi sau mổ .............................................................................................. 84
3.14. Đánh giá các trƣờng hợp thất bại của nghiên cứu ........................................... 86
Chƣơng 4 BÀN LUẬN ........................................................................................... 88
4.1. Bàn luận về chỉ định nội soi mềm ngƣợc chiều niệu quản -thận tán sỏi .......... 88
4.2. Bàn luận nội soi mềm ngƣợc chiều niệu quản - thận về tỉ lệ sạch sỏi .............. 93
4.3. Bàn luận về sỏi đài dƣới .................................................................................. 102
4.4. Bàn luận các đặc điểm khác của sỏi thận ........................................................ 110
4.5. Bàn luận về mức độ an toàn của nội soi mềm niệu quản- thận....................... 113
4.6. Bàn luận về các trƣờng hợp thất bại nội soi mềm ........................................... 123
KẾT LUẬN ........................................................................................................... 125
KIẾN NGHỊ .......................................................................................................... 127
DANH MỤC CÔNG TRÌNH NGHIÊN CỨU
TÀI LIỆU THAM KHẢO
PHỤ LỤC
- Bệnh án thu thập số liệu
- Minh họa một số bệnh án nghiên cứu
- Công nghệ và tuổi thọ máy soi mềm
- Danh sách bệnh nhân
DANH MỤC CHỮ VIẾT TẮT
BN
: Bệnh nhân
GPH
: Giải phẫu học
HU
: Hounsfield (đơn vị tính trong X- quang)
KUB
: X- quang chụp hệ niệu không chuẩn bị
LSQD
: Lấy sỏi qua da hoặc Phẫu thuật nội soi lấy sỏi qua da
MSM
: Máy soi mềm
NC
: Nghiên cứu
NQ
: Niệu quản
NSM
: Nội soi mềm
OSM
: Ống soi mềm
TB- BC
: Tai biến- biến chứng
TN
: Tiết niệu
TSNCT
: Tán sỏi ngoài cơ thể
TH
: Trƣờng hợp
UIV
: X- quang hệ niệu có cản quang
95%- CI
: Khoảng tin cậy 95%
DANH MỤC CÁC BẢNG
Trang
Bảng 1.1. Chọn lựa phƣơng pháp điều trị sỏi thận theo Hƣớng dẫn điều trị sỏi niệu
của Hội Tiết Niệu Châu Âu (2014) .........................................................18
Bảng 1.2. So sánh tỉ lệ sạch sỏi đài thận dƣới giữa TSNCT và LSQD.....................21
Bảng 1.3. Chọn lựa phƣơng pháp điều trị sỏi đài thận dƣới theo Hội Tiết Niệu Châu
Âu (2014) .................................................................................................22
Bảng 1.4. So sánh kết quả sạch sỏi toàn bộ sau NSM tán sỏi thận ...........................25
Bảng 1.5. Đánh giá mức độ tổn thƣơng của NQ sau NSM theo Schoenthaler .........28
Bảng 1.6. Cách sử dụng laser Holmium để tán sỏi thận ...........................................36
Bảng 3.7. So sánh độ ứ nƣớc thận trƣớc mổ, tái khám lần 1 (sau 1 tháng) và tái
khám lần 2 (sau mổ 3 tháng) ...................................................................52
Bảng 3.8. Phân tích các TH sỏi đài thận dƣới, có tiền căn TSNCT trƣớc khi nội soi
mềm .........................................................................................................54
Bảng 3.9. Phân tích tiền căn điều trị sỏi thận của BN trƣớc khi NSM .....................54
Bảng 3.10. So sánh tỉ lệ sạch sỏi của mẫu nghiên cứu giữa các thời điểm sau nội soi
mềm, tính từ ngay tức thì sau mổ và lúc tái khám ...................................61
Bảng 3.11. So sánh tỉ lệ sạch sỏi đài thận dƣới giữa các thời điểm sau nội soi mềm,
tính từ ngay tức thì sau NSM và lúc tái khám .........................................62
Bảng 3.12. Mối liên quan giữa tỉ lệ sạch sỏi với kích thƣớc sỏi theo từng thời điểm
sau mổ ......................................................................................................63
Bảng 3.13. Mối liên quan giữa kích thƣớc sỏi đài dƣới với tỉ lệ sạch sỏi theo từng
thời điểm sau mổ......................................................................................64
Bảng 3.14. Liên quan giữa tỉ lệ sạch sỏi theo thời gian sau mổ với kích thƣớc sỏi
thận ..........................................................................................................65
Bảng 3.15. Liên quan giữa góc bể thận-đài dƣới và tỉ lệ sạch sỏi theo từng thời điểm
sau mổ ......................................................................................................66
Bảng 3.16. Mối liên quan giữa số lƣợng sỏi và độ sạch sỏi theo thời gian ..............67
Bảng 3.17: Tỉ lệ sạch sỏi theo vị trí sỏi trong thận ...................................................68
Bảng 3.18. Tỉ lệ sạch sỏi của các TH sỏi đài thận dƣới có tiền căn TSNCT theo góc
bể thận- đài dƣới ......................................................................................69
Bảng 3.19: Phân nhóm BMI của BN theo Viện quốc gia về tim mạch, phổi, và huyết
học của Hoa Kỳ .......................................................................................70
Bảng 3.20. Liên quan giữa 2 nhóm BMI của BN và kết quả NSM ..........................71
Bảng 3.21. Liên quan giữa đặt thông JJ trƣớc NSM và việc đặt ống đỡ MSM ........73
Bảng 3.22. So sánh thời gian mổ giữa nhóm không thừa cân (BMI<25) và nhóm
thừa cân (BMI>25) ..................................................................................73
Bảng 3.23. So sánh thời gian mổ giữa hai nhóm BN có số lƣợng sỏi khác nhau .....74
Bảng 3.24. So sánh thời gian mổ giữa hai nhóm BN có số lƣợng sỏi đài dƣới khác
nhau ..........................................................................................................74
Bảng 3.25. So sánh thời gian mổ giữa hai nhóm sỏi có kích thƣớc khác nhau ........75
Bảng 3.26. So sánh thời gian mổ giữa các nhóm BN có kích thƣớc sỏi đài dƣới khác
nhau ..........................................................................................................75
Bảng 3.27. So sánh thời gian dùng MSM giữa các nhóm BN có kích thƣớc sỏi đài
thận dƣới khác nhau .................................................................................76
Bảng 3.28. So sánh thời gian dùng máy soi mềm giữa hai nhóm BN khác nhau về
góc bể thận-đài thận dƣới ........................................................................76
Bảng 3.29. So sánh thời gian mổ giữa hai nhóm có hay không sử dụng ống soi bán
cứng (semi-rigid) sau khi ngƣng dùng MSM ..........................................77
Bảng 3.30. So sánh thời gian sử dụng MSM giữa 2 nhóm BN có hoặc không dùng
ống soi bán cứng tán sỏi sau khi ngƣng dùng MSM ...............................77
Bảng 3.31. So sánh thời gian mổ giữa 2 nhóm có đặt hoặc không đặt JJ trƣớc mổ .78
Bảng 3.32. So sánh thời gian sử dụng MSM giữa 2 nhóm có đặt hoặc không đặt JJ
trƣớc mổ ...................................................................................................78
Bảng 3.33. Mối liên quan giữa số TH có tai biến biến chứng xảy ra ở 2 nhóm sỏi
thận có kích thƣớc khác nhau ..................................................................80
Bảng 3.34. Mối liên quan giữa số lƣợng sỏi thận của BN đƣợc điều trị với tỉ lệ tai
biến- biến chứng sau mổ ..........................................................................80
Bảng 3.35. Liên quan giữa số sỏi thận đài dƣới với tỉ lệ tai biến- biến chứng .........81
Bảng 3.36. Thời gian mổ giữa các nhóm BN có hoặc không có tai biếnbiến chứng................................................................................................81
Bảng 3.37. So sánh thời gian dùng MSM giữa nhóm BN có hoặc không có tai biếnbiến chứng................................................................................................82
Bảng 3.38. Mối liên quan giữa đặt thông JJ trƣớc mổ với tỉ lệ tai biến- biến chứng82
Bảng 3.39. Đánh giá nguy cơ xảy ra tai biến- biến chứng ở các nhóm BN có hoặc
không đặt thông JJ trƣớc mổ....................................................................83
Bảng 3.40. Mối liên quan giữa tỉ lệ TB-BC sau mổ với đặt ống đỡ MSM ...............83
Bảng 3.41. So sánh số ngày nằm viện sau mổ giữa 2 nhóm BN có/không có
TB-BC......................................................................................................84
Bảng 3.42. Liên quan giữa tỉ lệ TB-BC với mức độ ứ nƣớc của thận lúc trƣớc mổ và
tái khám sau 3 tháng ................................................................................85
Bảng 3.43. Mối liên quan giữa góc bể thận- đài dƣới với tỉ lệ sót sỏi theo thời gian
tái khám ...................................................................................................86
Bảng 3.44. Liên quan giữa tỉ lệ sót sỏi sau mổ và việc có đặt thông JJ niệu quản
trƣớc mổ ...................................................................................................87
Bảng 4.45. So sánh tiền căn của BN trƣớc khi NSM tán sỏi ....................................89
Bảng 4.46. So sánh tỉ lệ BN có TSNCT trƣớc khi làm NSM ...................................90
Bảng 4.47. Tỉ lệ sạch sỏi của mẫu NC và tỉ lệ sạch sỏi của đài thận dƣới theo thời
gian ..........................................................................................................93
Bảng 4.48. Tỉ lệ sạch sỏi toàn bộ theo kích thƣớc sỏi ..............................................94
Bảng 4.49. Tỉ lệ sạch sỏi <10 mm theo thời gian tái khám sau mổ ..........................95
Bảng 4.50. Tỉ lệ sạch sỏi ≥ 10 mm theo thời gian tái khám sau mổ .........................95
Bảng 4.51. Tỉ lệ sạch sỏi theo kích thƣớc sỏi sau NSM tán sỏi của Hussain ...........96
Bảng 4.52. So sánh kết quả NSM tán sỏi thận có kích thƣớc sỏi từ 10- 20 mm ......97
Bảng 4.53. So sánh kết quả giữa NSM là LSQD ở BN lớn tuổi (hơn 65 tuổi) của
Akman và cs (2012) .................................................................................97
Bảng 4.54. So sánh kết quả điều trị sỏi thận có kích thƣớc trung bình giữa LSQD và
NSM .........................................................................................................98
Bảng 4.55. So sánh kết quả NSM tán sỏi thận > 20 mm ..........................................99
Bảng 4.56. So sánh tỉ lệ sạch sỏi sau NSM lần 1 và lần 2 tán sỏi trong thận .........100
Bảng 4.57. Tỉ lệ sạch sỏi sau ít nhất 2 lần NSM đối với sỏi thận >20 mm ............102
Bảng 4.58. Tỉ lệ sạch sỏi đài dƣới sau NSM ...........................................................106
Bảng 4.59. So sánh tỉ lệ sạch sỏi giữa TSNCT và NSM đối với sỏi đài thận dƣới có
kích thƣớc <10 mm ................................................................................107
Bảng 4.60. So sánh tỉ lệ sạch sỏi giữa TSNCT và NSM đối với sỏi đài thận dƣới có
kích thƣớc ≥ 10 mm ...............................................................................108
Bảng 4.61. So sánh kết quả điều trị giữaTSNCT, NSM và LSQD tối thiểu của
Kumar và cs (2015) ...............................................................................109
Bảng 4.62. So sánh kết quả NSM sỏi thận theo số lƣợng sỏi .................................111
Bảng 4.63. Tỉ lệ sạch sỏi của NSM theo vị trí sỏi trong thận .................................112
Bảng 4.64. So sánh thời gian mổ NSM ...................................................................114
Bảng 4.65. So sánh tỉ lệ, thời gian lƣu ống thông JJ trƣớc NSM ............................116
Bảng 4.66. Tỉ lệ TB-BC theo bảng phân loại Clavien cải biên ..............................119
Bảng 4.67. Tỉ lệ có đặt ống đỡ MSM liên quan tỉ lệ sạch sỏi sau mổ NSM ...........121
Bảng 4.68. So sánh tỉ lệ hẹp NQ sau nội soi ngƣợc chiều NQ- thận ......................123
DANH MỤC CÁC BIỂU ĐỒ
Trang
Biểu đồ 3.1. Các bệnh lý của hệ tiết niệu đi kèm khi nội soi mềm tán sỏi ...............53
Biểu đồ 3.2. Tiền căn can thiệp ngoại khoa đƣờng TN trên cùng bên, trƣớc khi
NSM tán sỏi .............................................................................................53
Biểu đồ 3.3. Phân tích các TH có tiền căn mổ mở lấy sỏi cùng bên NSM ...............55
Biểu đồ 3.4. Phân tích tiền căn BN với số loại phƣơng pháp can thiệp ngoại khoa
cùng bên nghiên cứu ................................................................................55
Biểu đồ 3.5. Phân bố số lƣợng viên sỏi thận ở các BN nghiên cứu ..........................56
Biểu đồ 3.6. Phân bố 2 nhóm BN theo số lƣợng sỏi thận ở từng BN .......................56
Biểu đồ 3.7. Phân bố vị trí sỏi trong thận của mẫu nghiên cứu ................................57
Biểu đồ 3.8. Sự kết hợp sỏi đài thận dƣới và sỏi ở vị trí khác ..................................57
Biểu đồ 3.9. Tỉ lệ các nhóm sỏi thận theo kích thƣớc sỏi .........................................58
Biểu đồ 3.10. Tỉ lệ các TH có góc bể thận-đài dƣới theo mẫu nghiên cứu và nhóm
có sỏi đài dƣới ..........................................................................................59
Biểu đồ 3.11. Các phƣơng pháp tác động sỏi đài thận dƣới khi NSM vào đài dƣới 60
Biểu đồ 3.12. Liên quan giữa tỉ lệ sạch sỏi đài dƣới và kích thƣớc sỏi theo từng thời
điểm sau mổ NSM ...................................................................................64
Biểu đồ 3.13. Tỉ lệ sạch sỏi liên quan với góc bể thận- đài thận dƣới theo từng thời
điểm sau mổ NSM ...................................................................................66
Biểu đồ 3.14. Số TH theo 2 nhóm BMI ....................................................................70
Biểu đồ 3.15. Tỉ lệ có đặt thông JJ trong NQ chuẩn bị nội soi mềm ........................72
Biểu đồ 3.16. Về đặt ống đỡ máy soi mềm lúc mổ (ureteral access sheath) ............72
Biểu đồ 3.17. Các nhóm BN đƣợc đánh giá tai biến- biến chứng theo bảng phân độ
Clavien cải biên .......................................................................................79
Biểu đồ 3.18. Liên quan đặt thông trong NQ sau mổ nội soi mềm ..........................84
DANH MỤC CÁC HÌNH
Trang
Hình 1.1. MSM thế hệ 2 FLEX-V của Storz ..............................................................5
Hình 1.2. Sự khác biệt độ phân giải giữa MSM thế hệ 1 (P3-Olympus) 2,8 dòng
quét/mm với thế hệ 2 (FLEX-V của Storz) có 6,3 dòng/mm ....................5
Hình 1.3. Sự khác biệt độ nét của chiều sâu quang trƣờng nội soi giữa MSM thế hệ
1 (P3-Olympus) và thế hệ 2 (FLEX-V của Storz) .....................................6
Hình 1.4. Độ nét hình ảnh của MSM thế hệ 2 (DUR-8) .............................................7
Hình 1.5. Độ nét hình ảnh của MSM thế hệ 3 kỹ thuật số FLEX-Xc Storz ...............7
Hình 1.6. Sự hình thành các đài thận ..........................................................................8
Hình 1.7. Cấu trúc của hệ đài-bể thận .........................................................................9
Hình 1.8. Cách đo các yếu tố GPH đài dƣới theo Elbahnasy ...................................10
Hình 1.9. Cách thức đo các chỉ số cuả đài thận dƣới theo Albala ............................10
Hình 1.10. Cách đo các chỉ số GPH đài thận dƣới theo Resorlu ..............................11
Hình 1.11. Phân đoạn NQ do bắt chéo mạch máu chậu............................................12
Hình 1.12. Cấu trúc NQ nội thành BQ ......................................................................13
Hình 1.13: Chụp cắt lớp vi tính dựng hình hệ niệu không cản quang phát hiện sỏi
đài thận dƣới bên trái ...............................................................................15
Hình 1.14: Chụp cắt lớp vi tính dựng hình hệ niệu có cản quang: hình ảnh đài- bể
thận, có thuốc cản quang lấp đài thận dƣới bên trái ................................16
Hình 1.15. Nội soi mềm ngƣợc chiều NQ-thận điều trị sỏi thận ..............................23
Hình 1.16. Các dạng ống đỡ MSM ...........................................................................29
Hình 1.17: Chụp hệ đài bể thận có cản quang sau khi đặt ống đỡ MSM..................30
Hình 1.18. Mô tả kỹ thuật dùng laser Holmium tán sỏi ............................................35
Hình 2.19: OSM vào bể thận, kiểm soát dƣới màn tăng sáng của C-arm.................41
Hình 2.20: OSM hƣớng vào đài thận dƣới, kiểm soát dƣới màn tăng sáng
của C-arm.................................................................................................41
Hình 2.21: Đầu OSM gập tối đa vào đài thận dƣới, kiểm soát dƣới màn tăng sáng
của C-arm.................................................................................................43
Hình 2.22: Chụp lại đầu OSM gập tối đa vào đài thận dƣới bên thận trái,
có kiểm soát dƣới màn tăng sáng của C-arm ...........................................43
Hình 3.23: KUB phát hiện sỏi đài thận dƣới bên trái ...............................................51
1
MỞ ĐẦU
Sỏi đƣờng tiết niệu là bệnh lý tiết niệu thƣờng gặp, đứng thứ ba sau nhiễm
khuẩn đƣờng tiết niệu và các bệnh lý của tuyến tiền liệt [113]. Thời điểm mắc bệnh
sỏi thận thƣờng gặp lúc bệnh nhân đƣợc 3/4 số tuổi đời theo thang điểm 10 của
chính đời ngƣời bệnh nhân đó [100]. Trên lâm sàng, sỏi thận là bệnh lý thƣờng gặp
nhất, là lý do khám bệnh nhiều nhất của chuyên khoa Tiết niệu. Việt Nam là nƣớc ở
châu Á, thuộc vùng địa lý có tỉ lệ cao mắc bệnh sỏi thận trên thế giới, nên sỏi đƣờng
tiết niệu trên chiếm một tỉ lệ lớn về lƣợng bệnh nhân điều trị nội trú ở các bệnh viện
có chuyên khoa Tiết niệu.
Hiện tại, các phƣơng pháp điều trị sỏi nhƣ: tán sỏi ngoài cơ thể, lấy sỏi qua
da, nội soi ngƣợc chiều tán sỏi đã giải quyết hầu nhƣ toàn bộ các sỏi niệu cần can
thiệp ngoại khoa.
Do không phải trƣờng hợp nào có sỏi niệu cũng đƣợc điều trị khỏi hoàn toàn,
ngay cả mổ mở kinh điển lấy đƣợc sỏi thận nhiều nhất nhƣng vẫn có sót sỏi sau mổ.
Trong đó, sót sỏi đƣợc xem nhƣ yếu tố tiên lƣợng sỏi tái phát, dẫn đến một lần can
thiệp phẫu thuật nữa, sau một thời gian theo dõi lâu dài [22],[85],[88]. Mổ mở lấy
sỏi là phƣơng pháp ít đƣợc chỉ định nhất, vì là phẫu thuật nặng nề, nhất là các
trƣờng hợp mổ mở từ lần thứ hai trở đi gây cho bệnh nhân nhiều đau đớn sau mổ.
Vì thế, mổ mở đƣợc xem là chỉ định quá mức để lấy sỏi sót hoặc sỏi tái phát.
Tán sỏi ngoài cơ thể đã điều trị thành công gần đến 80-85% các sỏi thận
“đơn giản” [85]. Dù là phƣơng pháp điều trị sỏi ít xâm hại nhất nhƣng hiệu quả của
tán sỏi ngoài cơ thể cũng thấp nhất khi điều trị sỏi đài thận dƣới. Knoll và cs (2012)
đã thống kê từ các báo cáo tổng quan trên Y văn, cho thấy tỉ lệ sạch sỏi đài dƣới sau
tán sỏi ngoài cơ thể giảm rõ rệt hiệu quả từ 64-84% khi sỏi nhỏ hơn 10mm, xuống
chỉ còn 38-66% có sạch sỏi khi sỏi đài dƣới từ 10-20mm [65]. Matlaga và cs (2012)
đánh giá tỉ lệ sạch sỏi đài dƣới từ 11-20mm sau tán sỏi ngoài cơ thể là 54,6%, trong
khi với sỏi lớn hơn 20mm thì hiệu quả tán sỏi ngoài cơ thể thấp hẳn, chỉ còn 28,8%
sạch sỏi [74].
2
Khi các trƣờng hợp sót sỏi đã thất bại với tán sỏi ngoài cơ thể, đây là cơ hội
của tán sỏi thận bên trong cơ thể. Vấn đề là chỉ định phƣơng pháp can thiệp tối ƣu
nhất: tán sỏi trong thận xuôi chiều nhƣ lấy sỏi qua da hoặc nội soi niệu quản- thận
ngƣợc chiều tán sỏi thận.
Lấy sỏi qua da có tỉ lệ sạch sỏi sau mổ cao nhất trong tất cả các phƣơng pháp
nội soi vào thận, nhƣng đi kèm với tỉ lệ tai biến- biến chứng nhiều nhất. Lịch sử lấy
sỏi qua da tại Việt Nam cho thấy, với tỉ lệ lớn các trƣờng hợp có tai biến- biến
chứng nặng trong và sau mổ rất ấn tƣợng: Vũ Văn Ty và cs (2004) lấy sỏi qua da
cho 557 trƣờng hợp sỏi thận [11] với tỉ lệ biến chứng nặng lên tới 14,5%, xếp độ 3b
theo phân độ Clavien cải biên (gồm 76 trƣờng hợp chuyển mổ mở do chảy máu, 4
trƣờng hợp mổ lại khi còn nằm viện, 1 trƣờng hợp thủng đại tràng); Lê Sỹ Trung
(2004) lấy sỏi qua da 215 trƣờng hợp sỏi thận, có tỉ lệ tai biến- biến chứng nặng
(Clavien độ 3b) là 13,5%, mức độ trung bình và nhẹ là 14,9% (Clavien độ 2 và 3a)
[9]. Michel và Rassweiler (2007) thống kê lấy sỏi qua da có tỉ lệ biến chứng cao
hơn đến 87% so với nội soi niệu quản- thận ngƣợc chiều tán sỏi thận [76]; trong khi
nội soi ngƣợc chiều niệu quản- thận lại có ƣu thế vƣợt trội tán sỏi bên trong thận ở
từng đài thận [24], ngay cả khi bệnh nhân có chống chỉ định với lấy sỏi qua da [57].
Hiện nay, nội soi mềm ngƣợc chiều niệu quản- thận tán sỏi thực sự là một
lựa chọn cạnh tranh với lấy sỏi qua da về hiệu quả sạch sỏi khi điều trị sỏi thận, kể
cả sỏi đài thận dƣới. Nhiều báo cáo chuyên đề nội soi Niệu đã đề cao vai trò nội soi
mềm ngƣợc chiều niệu quản- thận trong điều trị sỏi thận lớn hơn 20mm, tính luôn
trƣờng hợp có gánh nặng sỏi [53], hơn nữa nội soi mềm lại có độ an toàn cao dù sau
nhiều lần nội soi mềm mới sạch sỏi hoàn toàn [55]. Với sỏi thận lớn hơn 20mm,
trung bình cần 1,4 lần nội soi mềm để làm sạch sỏi trong thận [23] và sau nội soi
mềm lần 2 có đến 90% các mảnh sỏi nhỏ hơn 3mm tự tống xuất ra ngoài [24].
Không chỉ vậy, trong vòng 10 năm nay các máy soi mềm thế hệ mới liên tục
đƣợc nâng cao công nghệ. Trong đó, máy soi mềm kỹ thuật số đã làm thay đổi quan
điểm điều trị sỏi thận. Nhiều tác giả đã công bố các kết quả ấn tƣợng do nội soi
3
mềm ngƣợc chiều tán sỏi thận lớn hơn 20mm, có tỉ lệ sạch sỏi từ 72,8% của Atis và
cs (2013) [17] đến 94,4% của Bagley và cs (2012) [18].
Trong nƣớc, nội soi mềm ngƣợc chiều điều trị sỏi thận, nhất là sỏi sót hoặc
sỏi tái phát trong thận, chƣa đƣợc ứng dụng rộng rãi tại các bệnh viện có chuyên
khoa Tiết niệu. Hiện nay, công trình nghiên cứu với số liệu đủ lớn về nội soi mềm
ngƣợc chiều niệu quản- thận chƣa đƣợc công bố trong phạm vi cả nƣớc. Do đó,
chúng tôi tiến hành thực hiện đề tài đánh giá vai trò nội soi mềm ngƣợc chiều niệu
quản- thận trong điều trị sỏi thận, nhất là hiệu quả điều trị sỏi đài thận dƣới, với
mục tiêu nhƣ sau:
Đánh giá mức độ khả thi của nội soi mềm ngƣợc chiều niệu quản- thận
lấy sỏi thận trong điều kiện nghiên cứu ở Việt Nam, nhất là các trƣờng hợp sót
sỏi thận sau điều trị, trong đó có sỏi đài thận dƣới.
Mục tiêu cụ thể:
1. Đánh giá hiệu quả của nội soi mềm điều trị sỏi trong thận: tỉ lệ sạch sỏi
tức thì, tỉ lệ sạch sỏi sau 1 tháng và tỉ lệ sạch sỏi toàn bộ lúc tái khám sau
3 tháng; tỉ lệ tai biến- biến chứng sau mổ nội soi mềm.
2. Đánh giá một số yếu tố ảnh hƣởng đến khả năng của nội soi mềm niệu
quản- thận, trong điều trị sỏi thận.
4
Chƣơng 1: TỔNG QUAN TÀI LIỆU
1.1. SƠ LƢỢC LỊCH SỬ PHƢƠNG PHÁP NỘI SOI MỀM NGƢỢC CHIỀU
NIỆU QUẢN-THẬN ĐIỀU TRỊ SỎI ĐƢỜNG TIẾT NIỆU TRÊN
- Lịch sử của nội soi mềm (NSM) ngƣợc chiều niệu quản- thận song hành
cùng giai đoạn có những cải tiến đáng kể về kỹ thuật nội soi niệu. Khởi đầu từ năm
1964, Victor Marshall là ngƣời đầu tiên mô tả cách sử dụng máy soi mềm vào quan
sát niệu quản (NQ) bị tắc nghẽn do sỏi [46].
- Năm 1971, Takayasu và cộng sự (cs) báo cáo trƣờng hợp (TH) đầu tiên thành
công sử dụng máy soi mềm (MSM) có gập chủ động ở đầu ống soi, nhƣng độ bẻ gập
nhỏ và khó đƣa đầu ống soi vào NQ. Cho đến năm 1974, MSM vẫn còn chƣa hoàn
chỉnh kênh tƣới rửa [108].
Năm 1974, Takayasu và Aso thực hiện lần đầu NSM có đặt ống đỡ bên trong
lòng NQ, lúc đó ống đỡ này bằng Teflon. Sau đó, Ralph Clayman cải tiến thành ống
đỡ MSM[121].
- Huffman và cs (1983) mô tả lần đầu nội soi NQ-thận ngƣợc chiều vào thận,
dùng ống soi cứng NQ và máy tán sỏi siêu âm, tán sỏi lớn ở NQ và tán sỏi bể thận.
Tuy nhiên, máy soi NQ cứng chỉ tán sỏi đƣợc ở bể thận và sỏi đài thận trên [75].
- Kế tiếp những năm giữa thập niên 80 của thế kỷ trƣớc, NSM vào thận bắt
đầu có những thay đổi đáng kể. Đầu tiên, loại máy soi mềm 7,5F xem nhƣ chiếm ƣu
thế cho đến năm 1995[121]. Đây là thế hệ MSM đời đầu tiên có kích thƣớc nhỏ, gập
chủ động 1 chiều ở đầu xa ống soi mềm, nhƣng gập thụ động phần thân máy, tiêu
biểu là MSM P3 của Olympus.
Năm 1990, Fuchs báo cáo loạt đầu tiên với mẫu lớn gồm 208 bệnh nhân
(BN) có sỏi thận đƣợc điều trị với MSM tán sỏi sau khi đã đặt thông lƣu trong NQ
từ 1 đến 2 tuần trƣớc mổ. Tỉ lệ sạch sỏi toàn bộ chiếm 87% TH và chỉ có 2 TH có
biến chứng nhiễm khuẩn huyết trong 208 BN ở báo cáo này [75].
- Các loại MSM thế hệ thứ 2 (loại P5 của Olympus, Flex-V của Storz), đƣợc sản
xuất từ giữa những năm thập niên 1990, với thiết kế 2 lần gập chủ động đầu ống soi
theo 2 chiều ngƣợc nhau, kiểm soát đƣợc 270° xoay quanh trục ống soi [80],[108].
5
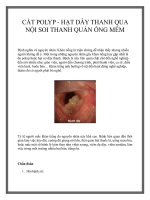
Hình 1.1. MSM thế hệ 2 FLEX-V của Storz
“Nguồn: Somani BK, Al-Qahtani SM,De Medina SD, Traxer O (2013). Outcomes of
flexible ureterorenoscopy and laser fragmentation for renal stones: Comparison between
Digital and Conventional Ureteroscope. Urology; 82 (5): 1017- 1019”[108]
MSM thế hệ 2 có cấu tạo đầu ống soi cứng chắc hơn, khó hƣ hại hơn và kiểm
soát đƣợc mục tiêu nội soi vào thận và soi các đài thận dễ dàng. MSM loại này cũng
đƣợc khuyến khích không cần dây dẫn lúc nội soi [46].
Hình 1.2. Sự khác biệt độ phân giải giữa MSM thế hệ 1 (P3-Olympus) với 2,8 dòng
quét/mm (ảnh trái) với thế hệ 2 (FLEX-V của Storz) có 6,3 dòng/mm (ảnh phải)
“Nguồn: Zilberman DE, Lipkin ME, Ferrandino MN, Simmons WN, Mancini JG,
Raymundo ME, Zhong P, Preminger GM (2011). The digital flexible ureteroscope: in vitro
assessment of optical characteristics. J of Endourol; 25 (3): 519-522” [127]
6
Hình 1.3. Sự khác biệt độ nét của chiều sâu quang trƣờng nội soi giữa MSM
thế hệ 1 (P3-Olympus) (ảnh trái) và thế hệ 2 (FLEX-V của Storz) (ảnh phải)
“Nguồn: Zilberman DE, Lipkin ME, Ferrandino MN, Simmons WN, Mancini JG,
Raymundo ME, Zhong P, Preminger GM (2011). The digital flexible ureteroscope: in vitro
assessment of optical characteristics. J of Endourol; 25 (3): 519-522” [127]
Các tác giả tiêu biểu giai đoạn này, nhƣ Fabrizio và cs (1998) báo cáo 100
BN đƣợc điều trị NSM tán sỏi thận. Tỉ lệ tán sỏi trong thận thành công với lần lƣợt
sỏi ở đài dƣới, đài giữa và đài trên là 84%, 93% và 100%. Grasso và cs (1998) báo
cáo 51 BN có 66 sỏi thận. Chọn bệnh gồm các BN thất bại với TSNCT trƣớc đó
hoặc thất bại sau LSQD, hoặc BN từ chối LSQD. 1/3 số BN cần NSM lần 2 để tán
sỏi, và tỉ lệ tán sỏi thành công sau lần 1 và lần 2 lần lƣợt là 76% và 91%. Không có
tai biến lúc mổ và tỉ lệ biến chứng sau mổ là 3% [45].
- Thế hệ MSM đời thứ 2, loại Cobra của Storz có thêm bƣớc cải tiến hơn
nữa, khi có 2 đƣờng vào cỡ 3,3 F cùng tích hợp trên kênh thao tác, nên xem nhƣ có
gấp đôi kênh tƣới rửa. Các dụng cụ NSM có kích cỡ lớn hơn (nhƣ rọ bắt sỏi, dụng
cụ gắp sỏi) theo kênh thao tác 3,3F vào thận, nhƣng không làm giảm chất lƣợng
truyền dẫn sáng ở đầu ống soi [14].
Các loại MSM quang học tiêu chuẩn nhƣ kể trên, sử dụng chùm sợi quang dẫn
nguồn sáng và nhóm sợi quang dẫn truyền hình ảnh. Chùm sợi dẫn truyền ảnh nhỏ
hơn và dễ gãy hơn ở bất cứ điểm nào so với nhóm sợi quang dẫn sáng, dù đƣợc thiết
kế đi chung với nhau dọc theo chiều dài thân ống soi. Hƣ hại sợi dẫn sáng hay sợi dẫn
hình ảnh cũng đều làm giảm chất lƣợng ảnh trên quang trƣờng, giảm độ sáng và độ
tƣơng phản [66].
7
Sự tiến bộ của công nghệ MSM và dụng cụ nội soi dẫn tới số BN đƣợc nội soi
ngƣợc chiều NQ-thận ngày càng gia tăng. Khả năng gập máy chủ động, tạo độ gập 1
chiều hơn 140º, nên đƣa máy soi vào kiểm soát hầu nhƣ toàn bộ hệ đài bể thận, nhất
là đầu ống soi mềm đƣa qua trục đài thận dƣới [62].
Hình 1.4. Độ nét hình ảnh của MSM thế hệ 2 (DUR-8)
“Nguồn: Binbay M, Yuruk E, Akman T, Ozgor F, Seyrek M, Ozkuvanci U, Berberoglu Y,
Muslumanoglu AY (2012). Is there a difference in outcomes between digitaland fiberoptic
flexible ureterorenoscopy procedures?Journal Of Endourol; 24 (12): 1929-1934” [20]
Thế hệ thứ 3 là MSM kỹ thuật số có kích thƣớc đầu ống soi lên đến 9- 9,5F.
Kỹ thuật video với đặc tính kết nối phản hồi nguồn sáng, không dùng các sợi quang
dẫn sáng. Cƣờng độ sáng đƣợc điều hòa một khi đầu ống soi tiến gần niêm mạc, cơ
chế này giúp tránh đƣợc hình ảnh giả băng ngang quang trƣờng. Cƣờng độ sáng
không bị giảm do không có hiện tƣợng đứt gãy dần chùm sợi quang nhƣ MSM các
thế hệ trƣớc đó [127].
Hình 1.5. Độ nét hình ảnh của MSM thế hệ 3 kỹ thuật số FLEX-Xc Storz
“Nguồn: Binbay M, Yuruk E, Akman T, Ozgor F, Seyrek M, Ozkuvanci U, Berberoglu Y,
Muslumanoglu AY (2012).Is there a difference in outcomes between digitaland fiberoptic
flexible ureterorenoscopy procedures?Journal Of Endourol; 24 (12): 1929-1934” [20]
8
- Từ năm 2010 đến nay, MSM thế hệ mới kỹ thuật số đƣợc xem nhƣ có nhiều
ƣu thế với chất lƣợng hình ảnh rõ nét và tỉ lệ NSM thành công cao hơn hẳn loại
MSM truyền sáng bằng chùm sợi quang. MSM kỹ thuật số cho độ rộng quang
trƣờng gấp 5,3 lần so với MSM tiêu chuẩn, nhƣng chiều sâu của quang trƣờng cũng
bị giới hạn bởi độ sáng từ đầu ống soi, nên không khác biệt giữa 2 loại thế hệ MSM
tiêu chuẩn và kỹ thuật số [127].
Các MSM kỹ thuật số thế hệ mới (nhƣ DUR 8 Elite, Flex-Xc) làm tăng kích
cỡ kênh thao tác từ 3,3 lên 3,6 Fr, đồng thời các dụng cụ NSM tích hợp qua kênh
thao tác cũng đƣợc làm nhỏ khẩu kính nhằm cải thiện áp lực dòng nƣớc tƣới rửa
(tính bằng ml/phút) khi nội soi. Khi áp lực nƣớc mạnh hơn thì quang trƣờng càng rõ
hơn do khả năng truyền sáng nhiều hơn qua dòng nƣớc sạch [77]. Đồng thời, MSM
thế hệ mới làm khả năng nội soi quan sát toàn bộ hệ đài- bể thận, kể cả đài thận
dƣới tăng lên đáng kể, đến 98% [116].
1.2. ĐẶC ĐIỂM GIẢI PHẪU HỌC (GPH) ĐƢỜNG TIẾT NIỆU TRÊN LIÊN
QUAN NỘI SOI NGƢỢC CHIỀU:
1.2.1. Hệ đài - bể thận:
Đài thận đƣợc hình thành trực tiếp từ các nhú thận, số đài thận thay đổi từ 514, trung bình là 8 đài thận, hợp lại thành 2-3 đài thận lớn [5],[14]. Các đài thận lớn
hợp lại thành bể thận rồi nối tiếp NQ. Bể thận có hình phễu dẹt, miệng phễu mở
hƣớng vào các đài thận, rốn phễu tiếp nối với NQ tại khúc nối NQ-bể thận.
Hình 1.6. Sự hình thành các đài thận
“Nguồn: Anderson JK, Cadeddu JA (2012). Surgical anatomy of the retroperitoneum,
adrenals, kidneys and ureters. Section I: Anatomy, chapter 1, in AJ Wein (eds): CampbellWalsh Urology, Saunders Elsevier 10th edi: 3-32[14]
9
Barcellos Sampaio và Mandarim-de-Lacerda (1988) đã phân tích 140 TH thận
ngƣời, đƣợc khảo sát và tái tạo 3 chiều bên trong hệ đài-bể thận bằng phƣơng pháp ăn
mòn chất nhựa tổng hợp. Kết quả ghi nhận sự dẫn nƣớc tiểu đa dạng từ các đài thận
của 3 nhóm đài thận; 62% lƣợng nƣớc tiểu của nhóm đài thận giữa nhận từ các đài
thận ở 2 cực thận, 38% lƣợng nƣớc tiểu từ đài giữa đổ thẳng vào bể thận. Trong
nghiên cứu này, 18% TH vùng giữa thận nhận nƣớc tiểu từ các đài thận ngƣợc nhau:
nƣớc tiểu từ 1 đài trên và một đài khác thuộc nhóm đài thận dƣới. Còn có 11% các
TH, một đài thận nhỏ không liên quan nhóm đài thận nào lại đổ thẳng nƣớc tiểu trực
tiếp vào bể thận. Kết luận sau cùng thuyết phục nhất: 99% các TH nhóm đài thận trên
dẫn nƣớc tiểu vào bể thận chỉ qua một trục cổ đài thận duy nhất ngay đƣờng giữa
[98].
Hình 1.7. Cấu trúc của hệ đài-bể thận
“Nguồn: Anderson JK, Cadeddu JA (2012). Surgical anatomy of the retroperitoneum,
adrenals, kidneys and ureters. Section I: Anatomy, chapter 1, in AJ Wein (eds): CampbellWalsh Urology, Saunders Elsevier 10th edi: 3-32” [14]
1.2.2. Các yếu tố GPH liên quan đài thận dƣới:
1.2.2.1. Góc bể thận-đài thận dưới:
Năm 1987, Bagley và Rittenberg lần đầu tiên mô tả cách đo yếu tố GPH này
khi sử dụng phim X quang chụp hệ niệu có cản quang, là góc tạo bởi trục trung tâm
10
của bể thận hợp với trục đài thận dƣới. Tuy nhiên, cách mô tả góc bể thận-đài thận
dƣới, là đo góc bên trong, đƣợc tạo bởi trục NQ-bể thận với trục đài thận dƣới theo
Elbahnasy và cs (1998) đƣợc chấp nhận cho đến hiện nay [41].
Hình 1.8. Cách đo các yếu tố GPH đài dƣới theo Elbahnasy
“Nguồn: Elbahnasy AM, Shalhav AL, Hoenig DM, Elashry OM, Smith DS, McDougall
EM, Clayman RV (1998). Lower caliceal stone clearance after shock wave lithotripsy or
ureteroscopy: the impact of lower pole radiographic anatomy. The Journal of Urol by
AUA; 159 (30): 678-682” [41]
1.2.2.2. Cách thức đo các chỉ số cuả đài thận dưới theo Albala (2001) [13]
- LPIL (lower poleinfundibula length): chiều dài
trục cổ đài thận dƣới đo từ A đến B: là khoảng cách
đƣợc đo từ điểm thấp nhất ở đáy đài thận dƣới, nối
với trung điểm mép dƣới của bể thận.
- LPIW (lower pole infundibula width): chiều rộng
trục cổ đài thận dƣới đo từ C đến D: đo tại chỗ hẹp
nhất của trục đài dƣới.
- LPIP (lower pole infundibulopelvic angle): góc bể
thận-đài thận dƣới là góc QRS.
Hình 1.9. Cách thức đo các chỉ số cuả đài thận dƣới theo Albala
“Nguồn: Albala DM, Assimos DG, Clayman RV, Denstedt JD, Grasso M, GutierrezAceves J (2001). Lower pole I: a prospective randomized trial of extracorporeal shock
wave lithotripsy and percutanous nephrolithotomy for lower pole nephrolithiasis – initial
results. The Journal of Urol; 166: 2072-2080” [13]
11
1.2.2.3. Cách đo các chỉ số GPH đài thận dưới theo Resorlu (2012) [92]
- Trục bể thận-NQ: là đƣờng nối từ điểm trung tâm của bể thận tới 1 điểm
trên NQ, chính là điểm đối chiếu theo phƣơng nằm ngang từ điểm thấp
nhất của đài dƣới chứa sỏi.
- Trục đài dƣới là đƣờng nối từ điểm trung tâm bể thận đi đến đáy đài thận
dƣới chứa sỏi.
- Resorlu (2012) mô tả rõ hơn về góc bể thận-đài dƣới: góc bể thận-đài
dƣới là góc bên trong tạo bởi trục đài dƣới và trục bể thận- NQ [92].
- IW (infundibular width): chiều rộng cổ đài thận
dƣới.
- IL (infundibular length): chiều dài trục đài thận.
- IPA (lower pole infundibulopelvicangle): góc bể
thận-đài dƣới.
- PCH (pelvicaliceal height): chiều sâu đài dƣới so
bể thận.
Hình 1.10. Cách đo các chỉ số GPH đài thận dƣới theo Resorlu
“Nguồn: Resorlu B, Oguz U, Resorlu EB, Oztuna D, Unsal A (2012). The impact of
pelvicaliceal anatomy on the success of retrograde intrarenal surgery in patients with
lower pole renal stones. Urology 79: 61–66” [92]
1.2.3. Niệu quản:
NQ là một ống dài nối bể thận với bàng quang (BQ), là con đƣờng duy nhất
tống xuất nƣớc tiểu từ thận xuống đƣờng TN dƣới. NQ dài 25- 30cm ở ngƣời lớn,
NQ trái thƣờng dài hơn bên phải khoảng từ 1cm tùy vị trí 2 thận [5].
Dựa vào mốc giải phẫu, NQ đƣợc chia làm 3 đoạn: NQ đoạn trên, NQ đoạn
giữa và NQ đoạn dƣới.
12
Hình 1.11. Phân đoạn NQ do bắt chéo mạch máu chậu
“Nguồn: Anderson JK, Cadeddu JA (2012). Surgical anatomy of the retroperitoneum,
adrenals, kidneys and ureters. Section I: Anatomy, chapter 1, in AJ Wein (eds):
Campbell- Walsh Urology, Saunders Elsevier 10th edi: 3-32”[14]
Dựa vào vị trí NQ bắt chéo mạch máu chậu là cách phân chia đơn giản nhất,
NQ đƣợc chia làm 2 đoạn: NQ đoạn bụng là phần NQ ở phía trên chỗ bắt chéo
mạch máu chậu, NQ đoạn chậu có mốc từ mạch máu chậu đến BQ [5],[14].
Giải phẫu nội soi của NQ:
Hƣớng đi của NQ từ trên xuống đƣợc ghi nhận lúc nội soi: đầu tiên NQ bụng
hƣớng ra trƣớc để vắt ngang qua cơ thắt lƣng và bắt chéo mạch máu chậu [8], sau
đó NQ quặt ra sau theo thành chậu, rồi hƣớng vào đƣờng giữa, vào mặt sau BQ [5].
Anderson và CS (2012) mô tả kích thƣớc NQ không đồng dạng khẩu kính, từ
trên xuống thì lòng NQ hẹp dần và nơi hẹp nhất là NQ nội thành BQ [14]. Kinh
điển, có 3 chỗ hẹp trên NQ nhƣ sau: vị trí khúc nối NQ-bể thận, NQ bắt chéo ĐM
chậu, khúc nối NQ- BQ. Các vị trí hẹp sinh lý trên NQ thƣờng làm sỏi kẹt lại trong
NQ và cũng là các vị trí cần can thiệp lấy sỏi nhiều nhất trên NQ [7].
13
Hình 1.12. Cấu trúc NQ nội thành BQ
“Nguồn: Ngô Gia Hy (1983). Hình thái học khúc nối Niệu quản- Bọng đái trong chương
II: Sinh lý và Sinh lý bệnh khúc nối Niệu quản- Bọng đái, Niệu học tập III: Sinh lý và Sinh
lý bệnh đường tiểu của Nhà Xuất bản Y học từ trang 49 đến trang 82” [3]
Đoạn NQ nội thành hẹp nhất và đƣợc cảm nhận trƣơng lực NQ rõ nhất khi
đẩy ống soi NQ đi qua, để lên NQ chậu. Khi có hẹp NQ nội thành, đầu ống soi NQ
có khi là một dụng cụ nong NQ hiệu quả. Do thiết kế ống soi cứng có khẩu kính lớn
dần về phía thân máy, nên khi đƣa đƣợc ống soi lên cao thì thân máy đã nong dần
chỗ hẹp của NQ nội thành. Khi đƣa ống soi NQ lên NQ chậu, chúng ta cảm nhận từ
trong lòng ống NQ, một lực nảy bung lên từ thành sau bên NQ tại vị trí NQ bắt
chéo ĐM chậu.
Ngô Gia Hy (1983) mô tả miệng NQ cũng đƣợc xem nhƣ là chỗ hẹp tự nhiên
của NQ, do cấu trúc miệng NQ chỉ có các sợi cơ mỏng. Cơ chế chống trào ngƣợc
nƣớc tiểu của NQ nội thành BQ và khối cơ chóp BQ co bóp làm đƣờng kính miệng
NQ hẹp sinh lý tạm thời và miệng NQ bị kéo ngƣợc lên trên và ra sau; miệng NQ
chỉ mở ra khi có nhu động NQ đẩy một lƣợng nƣớc tiểu từ trên xuống để phụt vào
lòng BQ [4].
NQ bình thƣờng là một hệ thống cơ bền bĩ chịu áp lực với nhu động cỡ 2550cm nƣớc, với vai trò đẩy nƣớc tiểu xuống dƣới [3]. NQ bị viêm, NQ bị chèn ép
thiếu máu nuôi dƣỡng thì khi nội soi NQ, nếu đẩy ống soi mạnh tay [75], NQ sẽ mất
tính dẻo dai và dễ bị tổn thƣơng nhƣ: thủng NQ, xoắn hoặc đứt rời NQ.