UNG THƯ PHỔI (LUNG CANCER) phần 1 potx
Bạn đang xem bản rút gọn của tài liệu. Xem và tải ngay bản đầy đủ của tài liệu tại đây (205.69 KB, 16 trang )
UNG THƯ PHỔI (LUNG
CANCER) phần 1
1) KHÁI NIỆM VỀ UNG THƯ PHỔI
Ung thư phổi là nguyên nhân hàng đầu của các bệnh ung thư gây tử vong
ở cả phụ nữ và nam giới ở Hoa Kỳ và khắp thế giới. Ung thư phổi đã
vượt qua bệnh ung thư vú cho dù bệnh ung thư vú là nguyên nhân hàng
đầu của các bệnh ung thư gây tử vong ở phụ nữ. Tại Hoa Kỳ trong năm
2007, dự kiến 160.390 người đã bị chết vì ung thư phổi, con số này nhiều
hơn con số tử vong do ung thư ruột, ung thư vú, và ung thư tiền liệt tuyến
gom lại . Chỉ khoảng 2% những người được chẩn đoán mắc bệnh ung thư
phổi mà căn bịnh đã lan rộng đến các phần khác trong cơ thể là sống
được năm năm kể từ sau khi chẩn đoán (phát hiện ra), mặc dù tỷ lệ sinh
tồn cho bệnh ung thư phổi được chẩn đoán ngay tại giai đoạn đầu thì cao
hơn, khoảng 49% sống sót trong năm năm hoặc lâu hơn.
Ung thư xảy ra khi các tế bào bình thường trải qua một biến đổi mà khiến
cho các tế bào phát triển và sinh sôi nảy nở không có sự kiểm soát bình
thường. Các tế bào hình thành một khối u (a mass) hoặc bướu (tumor)
khác biệt với các mô xung quanh nơi nó phát sanh. Các bướu này nguy
hiểm, vì chúng chiếm lấy oxygen, chất dinh dưỡng, và chỗ / không gian
của các tế bào khỏe mạnh.
Phần lớn các u bướu ở phổi là ác tính (malignant). Điều này có nghĩa là
chúng xâm chiếm và phá hủy các mô khỏe mạnh xung quanh chúng và có
thể lan tràn khắp cơ thể.
Các u bướu cũng có thể lan sang các hạch bạch huyết (lymph
nodes) ở gần đó hoặc thông qua các mạch máu đến các bộ phận nội tạng
khác. Tiến trình này được gọi là di căn (metastasis).
Khi bệnh ung thư phổi gây ra di căn (metastasizes), các u bướu
trong phổi được gọi là u bướu nguyên phát (primary tumor), và các khối u
ở các bộ phận khác của cơ thể được gọi là u bướu thứ phát (secondary
tumors) hoặc bướu di căn (metastatic tumors).
Vài u bướu trong phổi là di căn từ của các bịnh ung thư nơi khác trong
thân thể. Phổi là một khu vực phổ biến cho các loại ung thư di căn. Nếu là
trường hợp di căn, ung thư không được xem là ung thư phổị, Thí dụ, nếu
ung thư tiền liệt tuyến lan truyền qua các mạch máu đến phổi, thì đó là
ung thư tiền liệt tuyến di căn (a secondary cancer = ung thư thứ phát)
trong phổI và không dược gọi là ung thư phổi .
Ung thư phổi thường được chia thành hai nhóm chính mà có đánh giá là
khoảng 95% trên tất cả trường hợp.
Việc phân chia thành các nhóm dựa vào phân loại tế bào tạo ra
bệnh ung thư
Hai loại chính của ung thư phổi được mô tả đặc điểm bởi kích
thước của tế bào khối u khi được xem dưới kính hiển vi. Chúng được gọi
là "Ung Thư Phổi Tế Bào Nhỏ" (small cell lung cancer = SCLC) và
"Ung Thư Phổi Không Phải Tế Bào Nhỏ" (non-small cell lung cancer
= NSCLC). Ung Thư Phổi Không Phải Tế Bào Nhỏ (NSCLC) bao gồm
nhiều phân loại phụ / nhiều loại kế tiếp (subtypes) của các khối u bướu.
Ung Thư Phổi Tế Bào Nhỏ (SCLC) thì ít phổ biến, nhưng chúng
phát triển nhanh hơn và có nhiều khả năng gây di căn hơn Ung Thư Phổi
Không Phải Tế Nhỏ (NSCLC). Thông thường, Ung Thư Tế Bào Nhỏ đã
lây lan sang các bộ phận khác của cơ thể khi ung thư được chẩn đoán.
Khoảng 5% trong số những bệnh ung thư phổi là do những kiểu tế
bào hiếm, bao gồm khối u thần kinh-nội tiết (carcinoid tumor), u bạch
huyết (lymphoma) , và những loại khối u khác.
Những kiểu đặc trưng của bệnh ung thư phổi nguyên phát (primary lung
cancers) như sau:
Ung thư mô tuyến (Adenocarcinoma) là Ung Thư Phổi Không
Phải Tế Bào Nhỏ (NSCLC) và là loai phổ biến nhất của ung thư phổi,
chiếm 30% -40% tất cả các trường hợp. Một loại kế tiếp (subtype) của
Ung Thư Mô Tuyến (adenocarcinoma) được gọi là Ung Thư Biểu Bì Tế
Bào Cuống Phổi Và Túi Phổi (bronchoalveolar cell carcinoma), loại này
tạo ra một vẻ ngoài giống như viêm phổi (pneumonia) trên X-quang ngực
Ung Thư Biểu Bì Tế Bào Hình Vảy (Squamous cell carcinoma)
là môt Ung Thư Phổi Không Phải Tế Bào Nhỏ (NSCLC) và là là loại thứ
hai phổ biến nhất của ung thư phổi, chiếm khoảng 30% tất cả các bệnh
ung thư phổi.
Ung Thư Tế Bào Lớn (Large cell cancer) là môt Ung Thư Phổi
Không Phải Tế Bào Nhỏ (NSCLC), chiếm đến 10% của tất cả các trường
hợp.
Ung Thư Phổi Tế Bào Nhỏ (SCLC) chiếm đến 20% của tất cả các
trường hợp.
Khối U Thần Kinh-Nội Tiết (Carcinoid tumors) chiếm 1% của
tất cả các trường hợp
2) NGUYÊN NHÂN GÂY BỆNH UNG THƯ PHỔI (Lung Cancer
Causes)
Hút thuốc lá là nguyên nhân quan trọng nhất gây ung thư phổi. Nghiên
cứu từ những năm 1950 đến nay đã xác minh mối liên quan này.
Khói thuốc lá chứa hơn 4.000 hóa chất, nhiều chất trong số đó đã
được xác định là gây ra ung thư phổi.
Một người hút nhiều hơn một gói thuốc lá mỗi ngày có nguy cơ
ung thư phổi phát triển 20-25 lần nhiều hơn một người chưa bao giờ hút
thuốc.
Một khi một người cai hút thuốc lá, nguy cơ người đó bị ung thư
phổi giảm dần. Khoảng 15 năm sau khi cai hút thuốc, nguy cơ ung thư
phổi giảm đến mức giống như người chưa bao giờ hút thuốc.
Hút xì-gà hay thuốc ống điếu (Cigar and pipe smoking) làm tăng
nguy cơ ung thư phổi nhưng không nhiều như hút thuốc lá (cigarette
smoking).
Khoảng 90% các bệnh ung thư phổi phát sinh do sử dụng thuốc lá. Nguy
cơ ung thư phổi phát triển liên quan đến các yếu tố sau:
Số lượng điếu thuốc được hút,
Ở lứa tuổi nào bắt đầu hút thuốc
Hút thuốc bao lâu (hay thời gian hút thuốc bao lâu trước khi cai hút
thuốc)
Những nguyên nhân khác gây bệnh ung thư phổi bao gồm như sau:
Hút thuốc lá thụ động, hoặc hút thuốc gián tiếp luôn cho thấy một
nguy cơ về ung thư phổi. Ước tính khoảng 3.000 tử vong do bệnh ung thư
phổi xảy ra hằng năm tại Mỹ là do hút thuốc lá thụ động (do hít khói
thuốc từ người khác thả ra)
Không khí ô nhiễm do khói xe, nhà máy, và các nguồn khác có thể
làm tăng nguy cơ ung thư phổi, và nhiều chuyên gia tin rằng sự tiếp xúc
lâu dài với không khí ô nhiễm tương tự như tiếp xúc lâu dài với hút thuốc
lá thụ động sẽ có nguy cơ phát triển ung thư phổi.
Sự tiếp xúc với chất Asbestos làm tăng nguy cơ ung thư phôi lên 9
lần . Sự kết hợp giữa tiếp xúc asbetors và hút thuốc lá thường làm tăng
nguy cơ ung thư phổI lên 50 lần .Một ung thư khác được biết đến là U
Trung Biểu Mô (mesothelioma) (một loại ung thư màng phổi (pleura)
hay lớp lót khoang bụng gọi là màng bụng) cũng liên quan nhiều đến sự
tiếp xúc asbestos
(Ghi chú: Asbestos là 1 khoáng chất sa thạch hình thành tự nhiên với tinh
thể dài, sợi mỏng, chất này được phát hiện trong 1 số sản phẩm dùng làm
lớp cách nhiệt mà các công ty xây dụng dùng nó nhét giữa vách tường để
giữ ấm mùa đông và giữ hơi lạnh trong nhà mùa hè. Tại Canada, chất
này đã bị cấm sử dụng trong kiến trúc nhà cửa)
Những bệnh phổi, như bệnh lao (TB = tuberculosis) và bệnh phổi
tắc nghẽn mãn tính (COPD : chronic obstructive pulmonary disease),
cũng tạo ra nguy cơ ung thư phổi. Một người bị bệnh phổi tắc nghẽn mãn
tính (COPD) có gấp 4 - 6 lần nguy cơ về ung thư phổi ngay cả loại trừ
ảnh hưởng của việc hút thuốc lá
Tiếp xúc với Radon cũng dẫn đến một nguy cơ khác.
o Radon là một sản phẩm tự nhiên tạo ra radium, mà radium là
một sản phẩm của uranium. (Nói khác đi , Radon là một khí phóng xạ
xuất hiện tự nhiên trong môi trường đất / phân bón hoặc nước.)
o Radon hiện diện trong không khí trong nhà và ngoài trời
o Nguy cơ bị ung thư phổi gia tăng với sự tiếp xúc radon lâu
dài đáng kể, mặc dù không có ai biết những rủi ro thật chính xác. Một
ước tính khoảng 12% các ca tử vong ung thư phổi là do khí radon, hoặc là
15.000 đến 22.000 tử vong liên quan đến ung thư phổi hằng năm tại Hoa
Kỳ . Khí Radon là nguyên nhân hàng đầu thứ hai của ung thư phổi tại
Hoa Kỳ . Sự tiếp xúc radion làm tăng nguy cơ đáng kể về ung thư phổi
giống như tiếp xúc với asbestos hay hút thuốc lá .
Một số ngành nghề mà phải tiếp xúc với sự xuất hiện của arsenic,
chromium, nickel, aromatic hydrocarbons, và và những ê-te (ethers) có
thể tăng nguy cơ về ung thư phổi
Một người đã từng bị ung thư phổi thì dường như có nhiều khả
năng tiến triển sang ung thư phổi thứ phát hơn người bình thường đang
phát triển ung thư phổi nguyên phát
3) NHỮNG TRIỆU CHỨNG UNG THƯ PHỔI
Có đến 1/4 người bị ung thư phổi không có triệu chứng khi chuẩn đoán
bệnh ung thư , Bịnh ung thư phổi thường được xác định bất ngờ khi khi
thực hiện chụp x-quang ngực cho các nguyên nhân khác. Tuy nhiên, đại
đa số người bịnh phát triển những triệu chứng. Những triệu chứng là do
ảnh hưởng trực tiếp của các bướu nguyên phát (primary tumor), ảnh
hướng của khối u di căn (metastatic tumors) trong các bộ phận khác của
cơ thể, hoặc sự rối loạn về hooc môn (hormones), rối loạn về máu hay rối
loạn những hệ thống khác gây ra bởi ung thư
Những triệu chứng của ung thư nguyên phát bao gồm ho, ho ra máu, đau
ngực, và thở dốc / khó thở (shortness of breath)
Bệnh ho mới phát khởi ở người hút thuốc hay người từng hút thuốc
(người đã cai thuốc) cần nên suy xét là có liên quan đến bệnh ung thư
phổi.
Bệnh ho không hết hoặc bị nặng hơn theo thời gian cần nên được
thăm khám bởi bác sĩ
Ho ra máu (hemoptysis) xảy ra ở nhiều người bị bệnh ung thư phổi.
Bất cứ số lượng máu ho ra thế nào đều là nguyên nhân và đáng quan tâm.
Đau ngực là một triệu chứng có trong khoảng 1/4 số người bị ung
thư phổi. Cơn đau dữ dội (dull), đau nhức nhối (aching), đau dai dẳng và
có thể đau ở 1 số vùng khác quanh ngực .
Khó thở / thở dốc / thở hổn hển (Shortness of breath) thường là kết
quả của sự tắc nghẽn dòng lưu thông không khí trong một phần của phổi,
sự tập hợp các chất dịch quanh phổi (pleural effusion = tràn dịch màng
phổi), hoặc sự lan tràn các khối khắp nơi trong phổi.
Thở khò khè (wheezing) hay khan giọng có thể báo hiệu sự tắt
nghẽn hay viêm nhiễm trong phổI mà có thể đi cùng với bệnh ung thư
Nhiễm trùng hô hấp lập đi lập lại (respiratory infections), chẳng
hạn như viêm phế quản (bronchitis) hay viêm phổi (pneumonia), có thể là
một dấu hiệu của ung thư phổi
Các triệu chứng của khối u di căn trong phổi phụ thuộc vào vị trí và kích
thước. Khoảng 30% - 40% số người mắc bệnh ung thư phổi có một số
triệu chứng hay dấu hiệu của bệnh ung thư di căn.
Ung thư phổi thường hay lây lan nhiều nhất đến gan, các tuyến
thượng thận (adrenal glands), xương, và não.
Ung thư phổI di căn (metastatic lung cancer) ở gan thường không
gây ra các triệu chứng, cho đến lúc căn bịnh được chuẩn đoán
Ung thư phổI di căn (metastatic lung cancer) ở các tuyến thượng
thận (adrenal glands) cũng cũng thường là nguyên nhân không có triệu
chứng cho đến thời điểm căn bịnh được chẩn đoán.
Ung thư phổI di căn dến xương là phổ biến nhất với bệnh Ung Thư
Phổi Tế Bào Nhỏ nhưng cũng xảY ra với các loại bệnh ung thư phổi khác
. Ung thư phổI di căn dến xương gây đau nhức xương, thông thường là
đau cột xương sống (đốt xương sống =vertebrae), xương đùi
(thighbones), và những xương sườn (ribs)
Ung thư phổi di căn đến não có thể gây khó khăn về thị giác
(vision), suy nhược 1 bên cơ thể (bán thân), và / hoặc bệnh động kinh
(seizures)
Hội chứng Paraneoplastic là những ảnh hưởng từ xa, những ảnh hưởng
gián tiếp của bệnh ung thư mà không liên quan trực tiếp đến sự xâm lấn
do các tế bào u bướu đến cơ quan nội tạng . Thông thường hội chứng
Paraneoplastic bị gây ra bởi các hóa chất được tách ra / thả ra từ những
căn bệnh ung thư. Những triệu chứng bao gồm như sau:
Ngón tay dùi trống (clubbed fingers = clubbing of fingers) - sự tích
tụ thêm các mô ở dưới các móng tay
Sự hình thành xương mới - ở dọc theo ống chân (lower legs) hay
cánh tay
Bệnh thiếu máu - số lượng hồng huyết cầu (red blood cells) thấp và
mức dộ calcium (canxi) cao hay mức độ sodium (natri) thấp trong máu
Những ảnh hưởng khác - yếu cơ / sự suy nhược bắp thịt (muscle
weakness), da bị nổi mần ngứa ngáy (skin rashes), và có sự thoái hóa về
não (degeneration of the brain)
Cơ thể mất trọng lượng (weight loss)
Sức chịu dựng kém, mau mệt mỏi (fatigue)
Mực độ sodium (natri) giảm thấp
4) KHI NÀO CẦN TÌM ĐẾN SỰ QUAN TÂM / CHĂM SÓC VỀ Y
TẾ ?
Hãy đi gặp bác sĩ để càng sớm càng tốt nếu có những biểu hiện phát triển
sau đây:
Bất kỳ triệu chứng nào về bệnh ung thư phổi,
Mới ho hoặc có thay đổi trong cơn ho hiện có,
Ho ra máu (hemoptysis)(có đốm máu trong nước bọt / trong đàm
khi ho = flecks of blood in the sputum when coughing)
Trọng lượng cơ thể suy giảm không như ý muốn (unexplained
weight loss),
Sức chịu dựng kém, cảm giác mau mệt mỏi kéo dài vô cớ
(unexplained persistent fatigue) , hoặc
Những cơn đau buốt hay đau nhức vô cớ (unexplained deep aches
or pains).
Cần đi ngay vào khoa cấp cứu ở bệnh viện gần nhất nếu có bất kỳ biểu
hiện sau đây:
Ho ra một lượng máu lớn (coughing up a large amount of blood),
Thở dốc, khó thở bất ngờ (sudden shortness of breath),
Duy yếu, suy nhược đột ngột (sudden weakness),
Thị lực đột ngột có vấn đề (sudden vision problems),
Đau ngực liên tục (persistent chest pain).
5) NHỮNG KHẢO SÁT VÀ NHỮNG XÉT NGHIỆM (EXAMS AND
TESTS)
Sau khi nghe về các triệu chứng, bác sĩ sẽ liệt kê ra một danh sách các
chẩn đoán khả dĩ (possible diagnoses). Họ sẽ đặt câu hỏi về bệnh sử như
hỏi về các triệu chứng, thuốc men và phẫu thuật , hút thuốc và công việc
làm / nghề nghiệp, và các câu hỏi khác về lối sống / sinh hoạt hằng ngày,
sức khỏe tổng quát, và thuốc men.
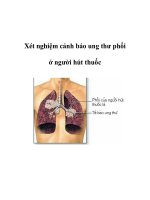
Ngoại trừ trường hợp ho ra máu đang xảy ra nghiêm trọng, x-quang ngực
hầu như rất cần được được thực hiện trước tiên để tìm ra nguyên nhân
gây ra các triệu chứng về hô hấp.
Tấm film x-quang (x-ray film) có thể hoặc không thể cho thấy một
sự bất thường
Các kiểu/dạng bất thường được nhìn thấy trong ung thư phổi bao
gồm một khối u nhỏ (nodule) hay những khối u nho nhỏ hay một khối u
lớn
Không phải tất cả gì bất thường đêu được quan sát thấy ra trên x-
quang ngực là bệnh ung thư. Ví dụ, một số người phát triển sẹo và sự tích
tụ calcium (canxi) trong phổi của họ cũng có thể trông giống như khối u
trên ngực trên tấm phim x-quang.
Trong hầu hết trường hợp, hình ảnh CT scan hay MRI về ngực sẽ tiếp tục
xác định các vấn đề sau đó. (Ghi chú: CT scan = kỹ thuật chụp hình cắt
lớp; MRI = Kỹ chụp ảnh bằng cách sử dụng Từ Trường kết hợp computer
)
Nếu có triệu chứng nghiêm trọng, chụp x-quang có thể được bỏ
qua và chụp CT scan hoặc MRI có thể được thực hiện ngay lập tức
Những lợi điểm của CT scan và MRI là chúng cho thấy nhiều chi
tiết hơn so với x-quang và có thể hiển thị hình ảnh lá phổi trong không
gian ba chiều (show the lungs in three dimensions).
Các xét nghiệm này giúp xác định giai đoạn của bệnh ung thư phổi
bằng cách hiển thị kích cỡ của một khối u hay các khối u.
Chúng cũng có thể trợ giúp việc nhận ra sự lan tràn của căn bệnh
ung thư phổi vào các hạch bạch huyết (lymph nodes) ở gần đó hoặc ở
đích xác cơ quan nội tạng khác .
Nếu phim x-quang hay hình chụp cắt lớp (CT scan) của một người mà có
biểu hiện về sự hiện diện của một khối u, thì họ sẽ phải trải qua một tiến
trình xét nghiệm để chuẩn đoán
Tiến trình này có bao gồm sự thu thập về đàm / nước bọt (sputum),
cắt lấy 1 phần nhỏ của tế bào khối u = sinh khiết (biopsy) hoặc một lượng
nhỏ chất dịch từ màng phổi (the sac around the lung)
Các tế bào thu lượm đó được một bác sĩ, người chuyên chẩn đoán
bệnh bằng cách xem các loại tế bào và mô (a pathologist = nhà nghiên
cứu bệnh học), xem xét dưới kính hiển.
Hiện giờ nhiều biện pháp khác nhau để xét nghiệm các tế bào này .
Xét Nghiệm Đàm (Sputum testing): Đây là một sự thử nghiệm đơn giản
mà đôi khi được thực hiện để phát hiện ung thư trong những lá phổi.
Đàm là dịch nhầy đặc mà có lẽ sản sinh ra trong khi ho.
Các tế bào trong đàm có thể được khảo sát để xem có phải là bệnh
ung thư không. Điều này được gọi khảo sát tế bào học (cytologic review)
Đây không phải là một thử nghiệm đáng tin cậy hoàn toàn . Nếu
kết quả là âm tính (negative), thường những phát hiện cần phải được xác
định bởi những thử nghiệm thêm sau đó nữa
Soi phế quản (Bronchoscopy) : Đây là một thử nghiệm nội soi, nghĩa là
một ống mỏng, mềm dẻo được thắp sáng với một máy ảnh nhỏ ở cuối
đường ống được sử dụng để xem những cơ quan (organ) bên trong thân
thể (Công cụ này gọi là Bronchoscope)
Soi phế quản là nội soi phổi. Công cụ bronchoscope được đưa qua
miệng hoặc mũi và xuống khí quản (windpipe). Từ đó, ống tube có thể
được chèn vào đường thở / cuống phổi (airways /bronchi) của lá phổi
Một máy ảnh nhỏ truyền hình ảnh về một màn hình để theo dõi (a
video monitor)
Bác sĩ điều khiển công cụ bronchoscope có thể tìm kiếm các khối u
và thu thập các mẫu của bất kỳ khối u nào mà có nghi ngờ.
Soi phế quản thường có thể được sử dụng để xác định phạm vi khối
u.
Tiến trình này không dễ chịu . Sự gây mê cục bộ được thực hiện ở
miệng và cổ họng là cách làm giảm đau hữu hiệu để việc khám nghiêm
phế quản có thể chịu đựng được
Soi phế quản có một số rủi ro / hung hiểm và đòi hỏi một chuyên
gia thành thục trong việc thực hiện tiến trình nội soi này
Kim sinh thiết (Needle biopsy): Nếu một khối u là trên khu vực ngoại vi
của phổi, thì thường không thể nhìn thấy bằng cách soi phế quản
(bronchoscopy). Thay vào đó, phương phátpsinh thiết được thực hiện
thông qua một kim đâm xuyên qua vách ngực (chest wall) và vào đến
khối u.
Thông thường, một x-quang ngực hoặc chụp cắt lớp (CT scan)
được sử dụng để hướng dẫn mũi kim.
Tiến trình này thì an toàn và hiệu quả trong việc lấy đầy đủ mô để
chẩn đoán. Sau khi bề mặt ngực được làm sạch sẽ và được chuẩn bị, da và
vách ngực (chest wall = vách ngực = xương + cơ ngực) bị tê / mất cảm
giác (be numbed).
Những rủi ro nghiêm trọng nhất của tiến trình này là đâm mũi kim
có thể gây ra một sự rò rỉ không khí từ phổi (pneumothorax). Sự rò rỉ khí
xảy ra nhiều khoảng 3% -5% trong trường hợp. Mặc dù tình trạng này có
thể nguy hiểm, nhưng hầu như luôn luôn được nhận biết và điều trị mà
không gây hậu quả nghiêm trọng.
Thủ thuật chọc dò phổi (Thoracentesis): các bệnh ung thư phổi, cả
nguyên phát và di căn, có thể gây ra chất dịch tụ tập trong lớp túi bao
quanh phổi . Chất dịch này được gọi là một sự tràn dịch màng phổi (a
pleural effusion)
Chất dịch này thường có chứa các tế bào của căn bệnh ung thư này.
Lấy mẫu chất dịch này có thể xác nhận sự hiện diện của ung thư
trong phổi.
Mẫu dịch được lấy ra bởi một mũi kim trong tiến trình tương tự
như thủ thuật Kim Sinh Thiết (Needle biopsy).
Thủ thuật chọc dò phổi có thể là quan trọng cho cả viện xác định
ung thư giai đoạn mấy lẫn chẩn đoán tình trạng ra sao .
Phẩu Thuật Mở Xoang Ngực (Thoracotomy): Đôi khi một khối u ung
thư phổi không thể với tới / đụng tới bằng cách soi phế quản hoặc những
phương pháp dùng mũi kim
Trong những trường hợp này, cách duy nhất để có được một tế bào
sinh thiết là thực hiện một phẫu thuật
Phẩu Thuật Mở Xoang Ngực (Thoracotomy) thì càng nhiều khối u
có thể được cắt bỏ bởi phẫu thuật. Các khối u cắt ra rồi thì sau đó được
đưa đi khảo sát dưới kính hiển vi
Thật không may, phương pháp giải phẫu này có thể không thành
công trong việc loại bỏ tất cả các tế bào ung thư nếu là khối u lớn hoặc đã
lây lan đến các hạch bạch huyết ở phía bên ngoài của phổi.
Phẩu Thuật Mở Xoang Ngực (Thoracotomy)là phẫu thuật lớn mà
phải được thực thiện trong bịnh viện
Nội soi trung thất (Mediastinoscopy): Đây là một tiến trình nội soi
(endoscopic procedure) khác. Nó được thực hiện để xác định mức độ /
phạm vi mà các bệnh ung thư đã lan tràn vào trong các vùng ngực giữa
hai lá phổi (Mediastinum = vùng trung thất)
Một vết rạch nhỏ được thực hiện vào phần dưới cổ, phía trên
xương ức (breastbone = sternum). Một biến dị (A variation) là tạo vết
rạch ở ngực.
Mediastinoscope là dụng cụ giống hình ống mỏng được sử dụng để
kiểm tra các mô và hạch bạch huyết ở khu vực giữa hai lá phổi. Dụng cụ
này được chèn vào phía sau xương ức .
Mẫu của các hạch bạch huyết được lấy ra để đánh giá về các tế bào
ung thư.
Nội soi trung thất (Mediastinoscopy) là một bước rất quan trọng để
xác định khối u có thể được phẫu thuật loại bỏ hay không.
Các xét nghiệm khác: Các xét nghiệm khác được thực hiện để xác định
giai đoạn của u bướu, và đánh giá khả năng của một người về sự chịu
đựng phẫu thuật và những trị liệu khác.
Các xét nghiệm chức năng của phổi đánh giá dung lượng khí khi
hô hấp (breathing capacity)
Các xét nghiêm máu được thực hiện để xác định bất kỳ sự mất cân
bằng hóa học, sự rối loạn máu, hoặc các vấn đề khác mà có thể làm phức
tạp hóa sự điều trị.
Chụp hình cắt lớp (CT scan) hay chụp chụp hình bằng sóng từ
trường (MRI) có thể được thực hiện trên một số khu vục phổ biến nhất về
sự lây lan để kiểm tra di căn của căn bênh. Những xét nghiệm này nói
chung được thực hiện chỉ khi những triệu chứng xuất hiện mà gợi ý về di
căn của căn bệnh . Những phác đồ diều trị nhất định nào đó yêu cầu các
xét nghiệm này cần được thực hiện
Chụp hình xương có thể xác định có phải ung thư đã khuyết tán /
lan đến xương
Đánh giá Ung Thư Giai Đoạn Mấy (Staging): Đánh Giá Ung Thư Giai
Đoạn Mấy là một phương pháp phân loại các khối u cho các mục đích
của phác đồ điều trị.
Đánh giá Ung Thu Giai Đoạn Mấy (Staging) được dựa trên kích
thước của khối u, vị trí của khối u, và mức độ di căn của khôi u (nếu có)
Điều trị sẽ được phác họa cho riêng từng giai đoạn ung thư.
Ung thư ở giai đoạn mấy có liên quan tới nhận dịnh (outlook) về
việc trị liệu và sự sống còn (mức tiên lượng). Ung thư ở giai đoạn càng
cao, thì khả năng chữa khỏi bệnh càng ít .